生活習慣病とは?管理栄養士が種類・原因・症状例・予防法までわかりやすく解説

「生活習慣病の疑いがある」と言われたけれど、何を見直せばいいの?
生活習慣病とひとくちに言われても、具体的に何がどう違うのか、よくわからない…

年齢を重ねるにつれて耳にする機会が増える「生活習慣病」。その種類や原因、症状の特徴を正しく理解できていますか?
本記事では、管理栄養士の視点から生活習慣病の種類・原因・症状、関連の深い健康診断項目、放置した場合のリスクまでわかりやすくまとめました。
さらに、生活習慣病を予防するために日々の生活でできることも解説しています。ぜひ最後までご覧ください。
※本記事は、一般的な健康情報の提供を目的としています。体調に不安のある方や、持病をお持ちの方、ご高齢の方、妊娠中の方は、必ずかかりつけ医にご相談ください。
生活習慣病とは?国や自治体の情報をわかりやすく解説

生活習慣病とは、不規則な生活や偏った食事が積み重なって起こる健康トラブルの総称です。食生活・運動・休養などの偏りが長期的に体へ負担を与え、放置すると大きな病気につながる可能性があります。
ここでは、国や自治体が発信する情報をもとに生活習慣病の基礎知識をかみ砕いてわかりやすく解説します。
- 生活習慣病の定義
- 自覚症状はほとんどない?!
- 40〜60代が特に注意すべき理由
厚生労働省が示す生活習慣病の定義
厚生労働省では、生活習慣病を「食習慣、運動習慣、休養、喫煙、飲酒等の生活習慣が、その発症・進行に関与する疾患群」*¹と定義しています。
以前は「成人病」と呼ばれ、40〜60歳の働き盛りに多く見られる病気として知られていました。
しかし、食事や運動などの生活習慣を見直すことで病気の発症や進行を防げるとわかってきたため、国は予防と行動改善を重視する目的で「生活習慣病」という名称を用いています。
生活習慣病の自覚症状はほとんどない?!
生活習慣病の多くは、自覚症状をほとんど感じないまま進行します。
痛みや発熱のようなわかりやすい不調が現れにくく、日常生活を普段どおり送れてしまう場合が少なくないためです。異常に気づいた時点では、すでに動脈硬化や内臓への負担が進んでいるケースもあります。
自覚症状に頼らず、健康診断の数値を定期的に確認し、生活習慣の見直しにつなげる姿勢が重要です。
関連記事はこちら
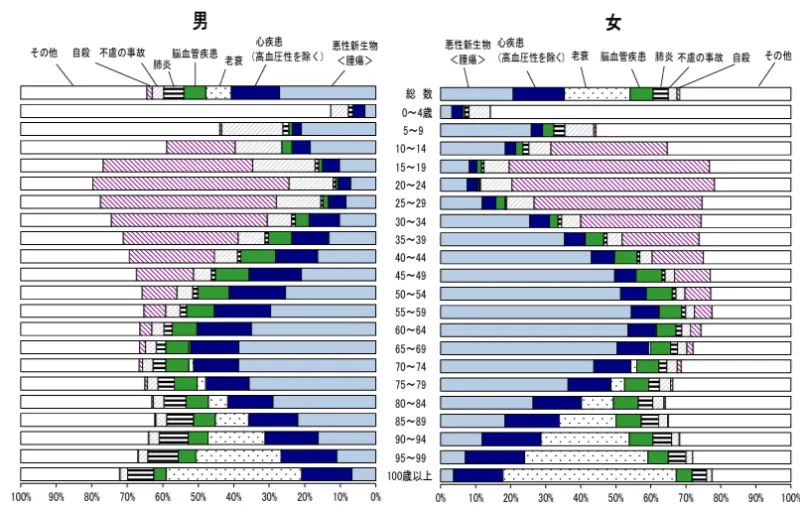
▼性・年齢階級別にみた主な死因の構成割合▼ 40〜60代は、若い頃から続けてきた食事の偏りや運動不足、飲酒習慣などが体への負担として表面化しやすい年代です。 厚生労働省のデータでは、生活習慣病(がん、心疾患、脳血管疾患)による死亡は男性では45歳以上で全体の約半数を占め、女性では40歳以上で半数を超えています。 40〜60代は健康診断での異常が見つかりやすくなる時期でもあるため、生活習慣を見つめ直す重要な機会だといえるでしょう。 生活習慣病に分類される疾患の種類は以下の通りです。各疾患の代表的な原因や症状例、関連の深い健康診断項目、放置した場合のリスクを解説します。 肥満とは、体に必要以上の脂肪が蓄積した状態を指し、一般的には BMI(体格指数)が25以上の場合に判定されます。自覚症状は体重や腹囲の増加で、消費エネルギーより摂取エネルギーが多い状態が長く続くと起こります。 一方で「肥満症」とは、肥満に加えて高血圧や糖尿病などの健康障害が起きている、あるいは内臓脂肪が過剰に蓄積しており、医学的な減量治療が必要な状態をいいます。単に太っているだけでなく、健康に悪影響が出ているかが違いです。 肥満症の中でも、腹囲(内蔵肥満)の蓄積に加え、血糖値・血圧・中性脂肪・コレステロール値に異常が出ている状態をメタボリックシンドローム、別名「内臓脂肪症候群」といいます。 関連記事はこちら 脂質異常症(高脂血症)とは、血液中の脂質の値が基準よりも高い、または低い状態を指します。具体的には「LDLコレステロールが高い」または「中性脂肪が高い」「HDLコレステロールが低い」といった状態が該当します。 多くの場合、症状は自覚しにくく、日常生活で体調の変化を感じないまま進行する点が特徴です。 また、動脈硬化は脂質異常症によって進行しやすく、脳卒中や心筋梗塞などを突然発症するリスクがあるとされています。 関連記事はこちら 高血圧症とは、血管にかかる圧力が慢性的に高い状態を指します。自覚症状がほとんどなく、日常生活で特に不調を感じないまま進行する場合が多い点が特徴です。 また、高血圧症のある人は望ましい血圧レベルの人に比べ、脳卒中や心筋梗塞などの心臓病を発症するリスクが1.5倍以上高いことが知られています。 日本人は1日の食塩摂取量の平均が約9.6g*³と多いため、高血圧症の大きな原因の1つとされています。 関連記事はこちら 糖尿病とは、血液中のブドウ糖の量(血糖値)が慢性的に高くなる病気です。初期段階では自覚症状がほとんどない場合が多い一方、進行すると喉の渇きや排尿量増加などの症状が現れる可能性があります。 また、糖尿病には特有の合併症があり「3大合併症」として知られています。具体的には、視力障害を引き起こす糖尿病網膜症、腎機能が低下する糖尿病腎症、手足のしびれや痛みが生じる糖尿病神経障害の3つがあります。 HbA1cの数値が高い状態が続くほど、「3大合併症」を発症・悪化させることがわかっています。 関連記事はこちら 脳血管疾患とは、脳の血管に異常が起こり、血流が妨げられることで発症する病気の総称です。代表的な脳血管疾患に、血管が詰まる脳梗塞、血管が破れる脳出血やくも膜下出血があります。 脳血管疾患の症状は発症の仕方によって異なりますが、頭痛・めまい・半身のまひ・ろれつが回らない・言葉が出にくいなどが代表的です。 脳血管疾患を1度発症すると後遺症が残る場合もあるため、発症前から生活習慣を見直すことが将来のリスクを減らすポイントです。 心疾患とは、心臓や心臓につながる血管に異常が起こり、全身に血液を送る働きがうまくいかなくなる病気の総称です。代表的な心疾患に、心臓の血管が狭くなる狭心症、血管が詰まる心筋梗塞があります。 心疾患の症状は病気の種類や進行度によって異なりますが、胸の痛みや圧迫感・動悸などが代表的です。特に心筋梗塞は強い胸痛が突然現れ、突然死するリスクがあると報告されています。 がん(悪性新生物)とは、遺伝子に傷がつくことで生じた異常な細胞が増殖し、周囲の組織に広がったり、他の臓器へ転移したりする病気です。初期段階では自覚症状がほとんどなく、進行すると体のさまざまな機能に深刻な影響を及ぼします。 日本人の死因の第1位ががんであり、厚生労働省によると「一生のうち2人に1人(男性の60%、女性の45%)が、がんにかかかり、3人に1人ががんで亡くなる」*³と報告されています。 がんの原因には不明な部分も多くありますが、喫煙や多量の飲酒、不適切な食事、細菌・ウイルスなどの感染が発症に関与している場合が多いとされています。 健康診断はがんを見つける検査ではないため、がんの早期発見には目的に応じたがん検診を受ける必要があります。 COPD(慢性閉塞性肺疾患)とは、主に喫煙が原因で肺の働きが徐々に低下していく病気です。初期には自覚症状がほとんどなく、息切れなど症状を感じた頃には病気が進行している可能性があります。 また、COPDは他の疾患との合併が多いことも特徴です。肺がんをはじめ、心疾患・糖尿病・フレイル・サルコペニア・骨粗しょう症などさまざまな疾患との合併が報告されています。 健康診断はCOPDを見つける検査ではないため、COPDの早期発見には肺機能検査を受ける必要があります。 脂肪肝とは、肝臓に中性脂肪が過剰にたまった状態を指します。脂肪肝の診断には血液検査に加え、腹部超音波検査やCT検査などが用いられますが、健康診断の検査項目からおおよそのリスクを判断できます。 肝臓は「沈黙の臓器」と呼ばれるほど症状が現れにくく、脂肪肝の症状を感じた時点ですでに病状が進行しているケースも少なくありません。症状の有無に関わらず、定期的に血液検査を受けることが重要です。 関連記事はこちら 生活習慣病には他にもさまざまな疾患が含まれています。ここでは、特に発症頻度の高い疾患を紹介します。 ●高尿酸血症 高尿酸血症は血液中の尿酸値が高い状態が続く病気で、進行すると痛風発作を引き起こします。さらに、尿路結石や腎機能障害の原因になる場合もあります。 ●歯周病 歯周病は歯と歯ぐきの間に細菌が増殖して炎症が起こる病気で、歯を失う原因の1つとしても知られています。喫煙者は非喫煙者と比べて歯周病にかかるリスクが3倍以上高い*⁴ことがわかっています。 生活習慣病は一度の不摂生によって発症するものではなく、長年にわたる生活の積み重ねが影響を及ぼす病気です。そのため、一時的な対策を行うのではなく、日々の行動を少しずつ見直していく姿勢が重要です。 具体的にどのような習慣を見直す必要があるのか、詳しく解説します。 厚生労働省も紹介している「ブレスローの7つの健康習慣」では、以下の習慣を多く実践している人ほど病気にかかるリスクが低く、寿命も長い傾向があると示されています。 「適正な睡眠時間」について日本の指針*⁵では、6時間以上の睡眠を確保することが推奨されています。(※ただし、最適な睡眠時間には個人差があるため、日中に眠気を感じないなど量だけでなく質の確保も重要視されています。) また「定期的にかなり激しいスポーツをする」とありますが、生活習慣病予防を目的とする場合は息が弾み、汗をかく程度の運動を週60分以上行うだけでも、十分な効果が期待できる*⁶とされています。 「ブレスローの7つの健康習慣」でも、1つ目に「適正体重を維持する」という項目が挙げられている通り、体重管理は健康維持の基本とされています。 体重管理とは、体重の変化を把握しコントロールすることです。体重が増え続けている場合は、食事量・食事内容・身体活動量などを見直し、体重の増加を抑える行動が求められます。 適正体重の目安として広く用いられる指標がBMIです。BMIは体型をおおまかに判断できる指標のことで「普通体重」の範囲に収まっているかを定期的に確認すると良いでしょう。 統計的にはBMIが22のときに死亡率が最も低く、生活習慣病を発症しにくいことが報告されています*⁷。 関連記事はこちら 「毎日忙しくて、食事の支度まで手が回らない」「料理が苦手で、毎日コンビニ弁当で済ませている…」という人におすすめしたいのが、冷凍宅配弁当「nosh(ナッシュ)」です。 健康に配慮した食事を定期的に届けてくれるサービスで、届いた食事は電子レンジで温めるだけで食べられます。 ※ナッシュは、特定の疾病の治療を目的とした「食事療法食(特別用途食品)」ではありません。医師から食事指導を受けている方は、必ずかかりつけ医にご相談の上ご利用ください。 ナッシュの食事はすべて冷凍された状態で届きます。冷凍庫にストックしておけば、食べたいときに電子レンジで温めるだけ。 買い物や献立を考える手間に加え、調理や後片付けの時間もまとめて短縮できます。 ナッシュのメニューは専属の一流シェフと管理栄養士が共同で開発しています。和洋中さまざまなジャンルがそろっており、メニュー数は約100種類。 さらに、全メニューが当社基準に基づき糖質30g以下・塩分2.5g以下に整えられています。 ナッシュのパッケージにはカロリー・糖質・食物繊維などの栄養価がわかりやすく表示されています。 「お昼は食べすぎたし、夜はカロリーをとり過ぎないようにしたい!」など目的に合わせてメニューを選べます。 ナッシュについてもっと知りたい方は、以下のボタンからチェックしてみてください。 \ナッシュの魅力を深掘り!/ 生活習慣病とは毎日の行動の積み重ねが原因で発症・進行する病気です。 一時的な対策ではなく、食事・運動・喫煙・飲酒などの生活習慣を無理のない範囲で見直していくことが重要です。 なかでも食事の見直しが難しい人には宅配弁当サービス「ナッシュ」がおすすめです。 電子レンジで温めるだけで、健康に配慮した食事を取り入れられるだけでなく、全メニューが当社基準に基づき糖質30g以下・塩分2.5g以下に整えられています。 ナッシュについて気になる方は、以下のボタンをクリックしてご覧ください。 \ナッシュの魅力を深掘り!/ 医療系企業にて管理栄養士として勤務し、年間100件以上の個別栄養相談を担当。加齢に伴う健康課題や女性のライフステージに応じた栄養管理、若年層の食生活改善まで、幅広い年代への指導経験を持つ。現在はフリーランスとして、管理栄養士の知見を活かし、健康・食分野の記事執筆や監修を中心に活動中。
この記事のKEYWORDS :

公的情報から読み解く40〜60代が特に注意すべき理由

生活習慣病の種類一覧!代表的な原因・症状例まとめ

肥満/肥満症
代表的な原因
・食べ過ぎ
・高カロリー食
・運動不足
関連の深い健康診断項目
(リスクの目安・要注意ライン)・BMI(25以上)
放置した場合のリスク
・糖尿病
・高血圧
・脂質異常症
・心筋梗塞
・脳卒中 など

脂質異常症(高脂血症)
代表的な原因
・食べ過ぎ
・脂肪や糖質の多い食事
・運動不足
関連の深い健康診断項目
(リスクの目安・要注意ライン)・空腹時中性脂肪(150mg/dl以上)
・随時中性脂肪(175mg/dl以上)
・HDLコレステロール(40mg/dl未満)
・LDLコレステロール(120mg/dl以上)
・Non-HDLコレステロール(150mg/dl以上)
放置した場合のリスク
・脳卒中
・心筋梗塞 など
高血圧症
代表的な原因
・食塩のとり過ぎ
・肥満
・運動不足
・飲酒
関連の深い健康診断項目
(リスクの目安・要注意ライン)・拡張期血圧(130mmHg以上)
・収縮期血圧(85mmHg以上)
※特定健診における受診勧奨・
保健指導の判定値などの目安
放置した場合のリスク
・脳卒中
・狭心症
・心臓病
・心筋梗塞 など


糖尿病
代表的な原因
・肥満
・食べすぎ
・高カロリー食
・運動不足
関連の深い健康診断項目
(リスクの目安・要注意ライン)・HbA1c(5.6%以上)
・空腹時血糖(100mg/dl以上)
・随時血糖(100mg/dl以上)
放置した場合のリスク
・糖尿病性神経障害
・糖尿病性腎症
・糖尿病性網膜症
・脳卒中
・心筋梗塞 など


脳血管疾患
代表的な原因
・高血圧
・糖尿病
・脂質異常症
・喫煙
・メタボリックシンドローム
関連の深い健康診断項目
・血圧
・血糖値
・HbA1c
・LDLコレステロール
・中性脂肪 など
放置した場合のリスク
命に関わるだけでなく、
まひや言語障害など後遺症が残る可能性心疾患
代表的な原因
・喫煙
・高血圧
・脂質異常症
・メタボリックシンドローム
関連の深い健康診断項目
・血圧
・血糖値
・HbA1c
・LDLコレステロール
・中性脂肪 など
放置した場合のリスク
命に関わるだけでなく、
まひや言語障害など後遺症が残る可能性がん(悪性新生物)
代表的な原因
がんの原因は多様で、
特定の要因に絞り込めないケースも多い
関連の深い健康診断項目
-
放置した場合のリスク
命に関わる可能性がある

COPD(慢性閉塞性肺疾患)
代表的な原因
・喫煙
関連の深い健康診断項目
-
放置した場合のリスク
・肺がんを含むがん
(悪性新生物)
・心疾患
・糖尿病 など
脂肪肝
代表的な原因
・多量飲酒
・肥満
・メタボリックシンドローム
関連の深い健康診断項目
・γ-GTP
・トリグリセライド
・BMI
・腹囲
放置した場合のリスク
・肝炎
・肝硬変 などその他(高尿酸血症、歯周病など)
生活習慣病を予防するためにできることとは?

厚生労働省が提示する7つの習慣
出典:厚生労働省|生活習慣に着目した疾病対策の基本的方向性について(意見具申)肥満が背景にある場合に重要な「体重管理」
適正体重の目安をチェックしよう
項目
低体重(やせ)
普通体重
肥満
BMI
18.5未満
18.5~24.9
25.0以上

食事管理が難しい人へ!ナッシュをかしこく活用する

買い出し・調理・洗い物の手間なし

一流シェフ×管理栄養士が開発したメニュー

栄養表示が一目でわかる工夫

まとめ
参考文献
・厚生労働省|標準的な健診・保健指導プログラム(令和6年度版)
・厚生労働省|健康日本21アクション支援システム 健康イベント&コンテンツ 生活習慣病を知ろう!
・厚生労働省「保険者に対する歯科口腔保健の取組における普及啓発事業 実行委員会」|口からはじめる生活習慣病予防
出典
*¹厚生労働省|生活習慣に着目した疾病対策の基本的方向性について(意見具申)
*²厚生労働省|令和6年「国民健康・栄養調査」の結果
*³厚生労働省|健康日本21アクション支援システム 健康イベント&コンテンツ がん
*⁴厚生労働省|健康日本21アクション支援システム|歯周病とは
*⁵厚生労働省|健康づくりのための睡眠ガイド2023
*⁶厚生労働省|健康づくりのための身体活動・運動ガイド2023
*⁷厚生労働省|健康日本21アクション支援システム 肥満と健康
石川伊澄
管理栄養士
RANKING
人気ランキング
KEYWORDS
気になるキーワード